試験名 :COREAN trial
内容 :術前化学放射線治療後の直腸癌に対する開腹手術 vs 腹腔鏡手術
登録期間:2006年4月~2009年8月
背景
局所進行直腸癌においては、局所再発を減少させることから術前にCRTが実施されるが、術前CRT後の腹腔鏡手術の安全性を確認したRCTは存在しない。本研究の目的は、術前CRT後の直腸癌に対する開腹手術と腹腔鏡手術の長期成績を比較することである。
シェーマ
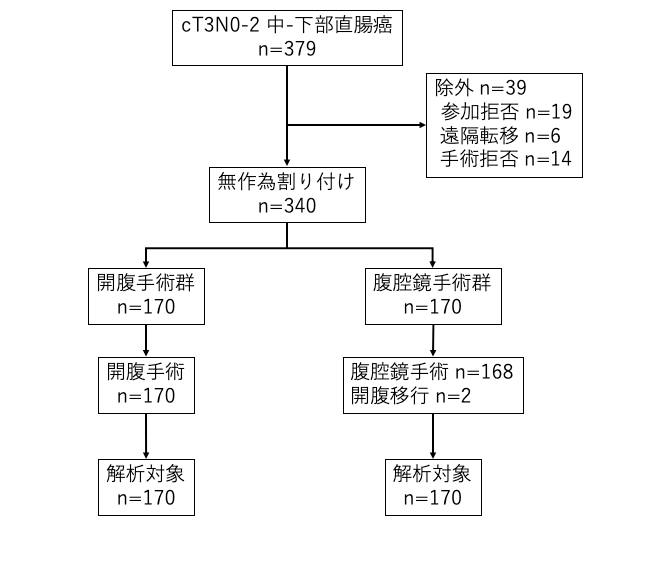
対象
18歳から80歳の中-下部直腸癌cT3N0-2M0の患者で術前CRTを受けた患者。
方法
- 術前放射線療法:全骨盤45Gy/25fr+局所ブースト5.4Gy/3fr
- 術前化学療法:レジメンは以下の3種類
- Fluoropyrimidines alone (5-fluorouracil and leucovorin or capecitabine or tegafur-uracil [UFT-E]) and leucovorin
- Doublet (capecitabine and irinotecan)
- Triplet (capecitabine, irinotecan, and cetuximab)
- 手術:術前化学療法終了後6-8週間で施行。全例で根治切除、IMA根部処理、TMEが行われた。術者は開腹手術、腹腔鏡手術のいずれも行っていた。
- 術後補助化学療法:病理結果に関わらず全症例で推奨した。術後4週から4か月間実施。レジメンは以下の3種類のいずれかであった。
- 5-fluorouracil and leucovorin
- Capecitabine
- FOLFOX
- 術後フォローアップ:初めの2年間は3か月ごと、その後3年間は6か月~1年ごと。
評価項目
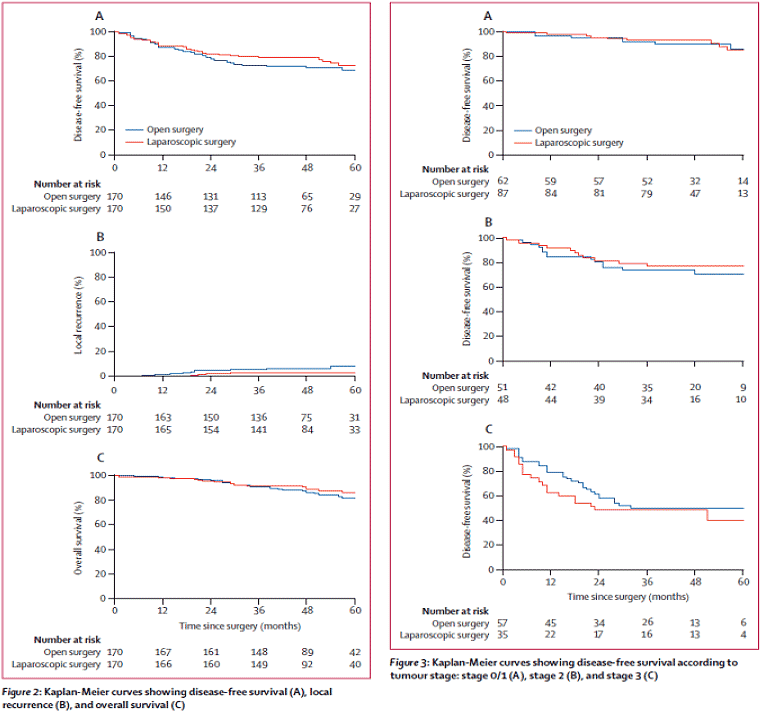
主要評価項目:3年無再発生存率
副次評価項目:全生存率、局所再発率、QOL
デザイン:3年無病生存(DFS)の点推定値を比較する非劣性試験とし、その非劣性マージンを15%とした。検出力85%、片側type 1 error 2.5%として、10%のフォロー中断を見込み、340例の登録が必要とされた。QOLの評価:the European Organization for Research and Treatment of Cancer Quality-of-Life Questionnaire (EORTC QLQ)-C30およびQLQ-CR38を用いて、術前と術後3、12、24、36か月に評価した(ileostomyを有する患者はileostomy閉鎖前・後も評価)。
結果
観察期間中央値は開腹手術群46 (37-56)か月、腹腔鏡手術群48 (38-57)か月(p=0.47)。
1. 患者背景
割り付け調整因子は性別、化学療法レジメンであった。
| 開腹手術群 n=170 | 腹腔鏡手術群 n=170 | |
|---|---|---|
| 年齢 (years) | 59.1 (9.9) | 57.8 (11.1) |
| 性別 男性 女性 |
110 (65%) 60 (35%) |
110 (65%) 60 (35%) |
| Body-mass index ≦25 >25 |
24.08 (3.20) 106 (62%) 64 (38%) |
24.08 (3.21) 107 (63%) 63 (37%) |
| ASA grade I II III |
65 (38%) 98 (58%) 7 (4%) |
69 (41%) 96 (56%) 5 (3%) |
| 術前CEA値 (ng/ml) ≦5 >5 |
154 (91%) 16 (9%) |
157 (92%) 13 (8%) |
| 臨床分類 cN0 cN+ |
52 (31%) 118 (69%) |
59 (35%) 111 (65%) |
| 肛門縁からの距離 (cm) 0-3 3-6 6-9 |
46 (27%) 59 (35%) 65 (38%) |
35 (21%) 66 (39%) 69 (41%) |
| 術前化学療法 Fluoropyrimidines alone Doublet * Triplet ** |
156 (92%) 1 (1%) 13 (8%) |
156 (92%) 3 (2%) 11 (6%) |
| 術後化学療法 Fluoropyrimidines alone Oxaliplatin-based None |
149 (88%) 13 (8%) 8 (5%) |
149 (88%) 11 (6%) 10 (6%) |
* Capecitabine and irinotecan, ** Capecitabine, irinotecan, and cetuximab
2. 手術病理学的検討
| 開腹手術群 n=170 | 腹腔鏡手術群 n=170 | P値 | |
|---|---|---|---|
| 手術 腹会陰式直腸切断術 低位前方切除術 |
24 (14%) 146 (86%) |
19 (11%) 151 (89%) |
0.42 |
| 腫瘍分化度 wel/mod por/sig/muc Unknown |
163 (96%) 6 (4%) 1 (1%) |
164 (96%) 5 (3%) 1 (1%) |
1.00 |
| Tumor regression grade scale 1 2 3 4 |
35 (21%) 89 (52%) 24 (14%) 22 (13%) |
25 (15%) 74 (44%) 31 (16%) 40 (24%) |
0.03 |
| ypT classification ypT0/ypTis/ypT1/ypT2 ypT3/ypT4 |
71 (42%) 99 (58%) |
95 (56%) 75 (44%) |
0.01 |
| ypN classification ypN0 ypN1 ypN2 |
113 (66%) 43 (25%) 14 (8%) |
135 (79%) 18 (11%) 17 (10%) |
0.002 |
| CRM 陽性 (≦1mm) 陰性 (>1mm) |
7 (4%) 163 (96%) |
5 (3%) 165 (97%) |
0.77 |
| TME quality Complete or nearly complete Incomplete Unknown |
150 (88%) 11 (6%) 9 (5%) |
156 (92%) 8 (5%) 6 (4%) |
0.55 |